びまん型/混合型の切除不能進行・再発胃癌/食道胃接合部腺癌の一次治療におけるS-1+Oxaliplatin(OX)療法(SOX療法)とS-1+Cisplatin(CDDP)療法(SP療法)の無作為化比較第III相試験(SOX-GC試験)
S-1 plus oxaliplatin versus S-1 plus cisplatin as first-line treatment for advanced diffuse-type or mixed-type gastric/gastroesophageal junction adenocarcinoma: A randomized, phase 3 trial (SOX-GC trail)
Rui-Hua Xu, et al.
監修コメント

谷口 浩也先生
国立がん研究センター東病院 消化管内科 医長
本邦や韓国で行われた第III相試験1,2)で、S-1+Oxaliplatin(OX)療法(SOX療法)はS-1+Cisplatin(CDDP)療法(SP療法)とほぼ同等な効果が得られており、切除不能進行・再発胃癌/食道胃接合部腺癌の一次治療における標準治療となっている。
本試験では対象をびまん型/混合型に限定して、SP療法に対するSOX療法の優越性が証明された。本邦のG-SOX試験1)でも、diffuse type(びまん型)での全生存(OS)期間ハザード比(HR)は0.848であり、intestinal type(腸型)(HR=1.065)よりもSOX療法の有効性が示唆されており、本発表と一致した傾向を示している。有害事象も、感覚性末梢神経障害を除けばSP療法よりも少ない結果であった。
組織診断は中央判定されていたのか、両群とも6サイクル後は治療を休止したのか、そのあとの維持療法や二次治療移行割合、追跡不能の患者割合など、引っかかる点は多い。よって、本邦への本試験結果の外挿を考えると、一次治療のSOX療法を肯定するものではあるがSP療法を否定するとまではいえないであろう。
中国からこのような研究者主導多施設共同第III相試験が出てきたことは、中国におけるoncologyの急成長を表している。臨床研究法の制定を受け、本邦での臨床試験実施はハードルが高くなってきているが、オールジャパンで協力しエビデンスを創出する必要性を強く感じた。ディスカッサントのDr. Ian Chauが風邪気味で声を枯らすなか、diffuse typeでの特異的な分子異常に言及していた。胃癌もますます個別化治療が進むのかもしれない。
(コメント・監修:国立がん研究センター東病院 消化管内科 医長 谷口 浩也)
びまん型/混合型に対して、S-1+Oxaliplatin(OX)療法(SOX療法)は有効性が期待されていた
胃癌においてintestinal type(腸型)と比較して、diffuse type(びまん型)とmixed type(混合型)は予後不良な集団で3,4)、Fluorouracil(5-FU)と比較してS-1療法はびまん型胃癌に有効という報告がある5)。
アジアではS-1+Cisplatin(CDDP)療法(SP療法)が切除不能進行・再発胃癌/食道胃接合部腺癌に対する標準的な一次治療のレジメンとして使用され6)、最近ではS-1+Oxaliplatin(OX)療法(SOX療法)も用いられる1)。胃癌に対してはCDDPよりもOXの効果が高く、毒性も軽度であることがメタアナリシスで示されている7)。
今回、びまん型/混合型の切除不能進行・再発胃癌/食道胃接合部腺癌において、SP療法に対してSOX療法の優越性を検証する多施設共同無作為化第III相比較試験(SOX-GC)が中国から報告された。
SP療法に対するSOX療法の優越性を評価する無作為化第III相比較試験
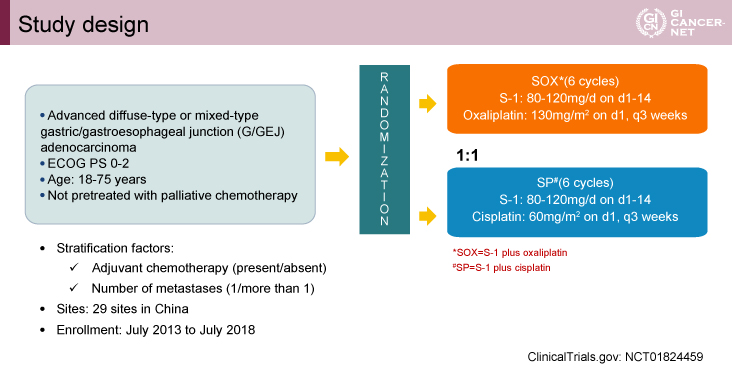
対象は組織学的にびまん型/混合型の腺癌と診断された切除不能進行・再発胃癌/食道胃接合部癌で、年齢は18歳から75歳、ECOG PS(performance status)0-2で、臓器機能の保たれた化学療法歴のない患者であった。SOX療法群とSP療法群に1:1に無作為に割り付けられ、SOX療法群はS-1:80-120mg/body(day 1-14)、OX:130mg/m2(day 1)を、SP療法群はS-1:80-120mg/body(day 1-14)、CDDP:60mg/m2(day 1)を、いずれも3週毎6サイクル行うレジメンであった(図1)。
主要評価項目は全生存(OS)期間で、副次評価項目は無増悪生存(PFS)期間、治療成功(TTF: time to treatment failure)期間、全奏効割合(ORR)、安全性であった。
当初は非劣性試験であったが、上述の試験結果1)を受けて優越性試験にデザインが変更された。OS期間が10ヵ月から13ヵ月に延長すると仮定し[ハザード比(HR)=0.769]、有意水準両側5%、検出率80%、5%の脱落を見込んで、必要症例数は576例と算出された。
図1 Study design(発表者の許可を得て掲載)
SOX療法は、SP療法と比べて有意な全生存(OS)期間の延長が認められた
2013年7月から2018年7月の間に、576例が無作為に2群に割り付けられ、そのうち558例(各群279例)に治療が開始された。各群いずれも、diffuse typeは65%前後、切除不能進行症例80%前後、術後補助化学療法(adjuvant chemotherapy)後再発症例10%程度が含まれていた。
主要評価項目であるOS期間(ITT解析)は、SOX療法群13.0ヵ月vs. SP療法群11.8ヵ月であり(以下、同順)、SOX療法群で有意な延長が認められた[HR=0.76、95%信頼区間(CI):0.63-0.91、p<0.01](図2)。
副次評価項目であるPFS期間(per protocol解析)は5.7ヵ月vs. 5.0ヵ月(HR=0.75、95% CI: 0.63-0.90)、TTF期間(per protocol解析)は5.2ヵ月vs. 4.8ヵ月(HR=0.75、 95% CI: 0.64-0.91)と、それぞれSP療法群に比較してSOX療法群で有意な延長を認めた。ORRは32.6% vs. 26.9%(p=0.303)とSOX療法群で良好な傾向であったが、有意差は認められなかった。
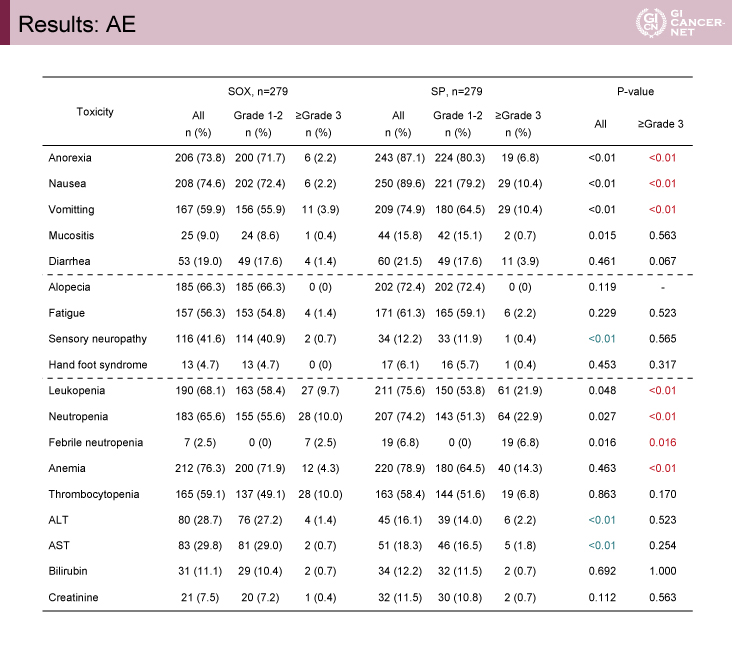
Grade 3以上の有害事象は、以下の血液毒性・非血液毒性においてSOX療法群がSP療法群より有意に発生頻度が低かった。SOX療法群vs. SP療法群の発現率は、好中球減少症(10.0% vs. 22.9%)、白血球減少症(9.7% vs. 21.9%)、発熱性好中球減少症(2.5% vs. 6.8%)、貧血(4.3% vs. 14.3%)、嘔吐(3.9% vs. 10.4%)、悪心(2.2% vs. 10.4%)、食欲不振(2.2% vs. 6.8%)であった。ただしGrade 2以下の末梢性感覚神経障害はSOX療法群で多く認められた(40.9% vs. 11.9%、p<0.001)(図3)。
図2 Results: Overall Survival (ITT)(発表者の許可を得て掲載)
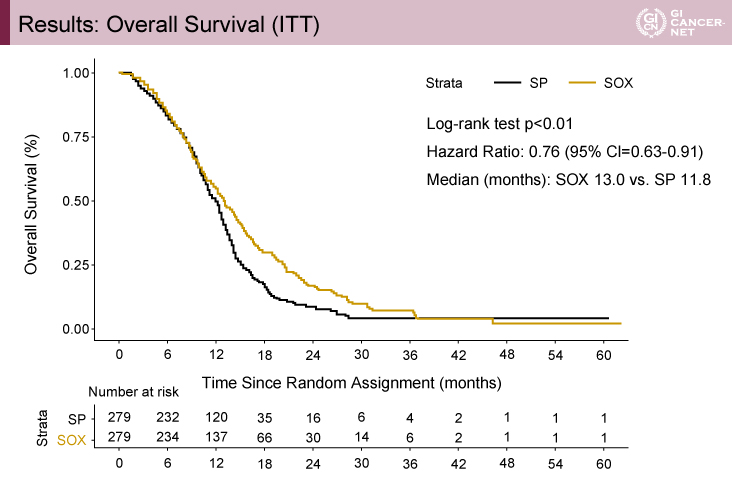
図3 Results: AE(発表者の許可を得て掲載)
まとめ
びまん型/混合型の切除不能進行・再発胃癌/食道胃接合部腺癌の一次治療において、SOX療法では末梢神経障害以外の毒性を軽減したまま、SP療法よりも強力な治療効果が得られた。
(レポート:静岡がんセンター 消化器内科 井上 博登)
References
1) Yamada Y, et al.: Ann Oncol. 26(1): 141-148, 2015[PubMed]
2) https://ascopubs.org/doi/abs/10.1200/JCO.2016.34.15_suppl.4015
3) Ajani JA, et al.: Ann Oncol. 28(9): 2142-2148, 2017[PubMed]
4) Zheng HC, et al.: Virchows Arch. 452(5): 525-534, 2008[PubMed]
5) Qiu MZ, et al.: J Transl Med. 11: 58, 2013[PubMed]
6) Koizumi W, et al.: Lancet Oncol. 9(3): 215-221, 2008[PubMed]
7) Montagnani F, et al.: Gastric Cancer. 14(1): 50-55, 2011[PubMed]
関連サイト
・臨床研究法[厚生労働省]
・SOX-GC試験[ClinicalTraials.gov]

監修
谷口 浩也先生
国立がん研究センター東病院
消化管内科 医長
加藤 健先生
国立がん研究センター中央病院
消化管内科 医長
山﨑 健太郎先生
静岡県立静岡がんセンター
消化器内科 医長
寺島 健志先生
金沢大学先進予防医学研究センター
特任准教授
レポーター (50音順)
井上 博登先生
静岡がんセンター
消化器内科
大隅 寛木先生
がん研有明病院
消化器化学療法科
緒方 貴次先生
神戸市立医療センター中央市民病院
腫瘍内科
尾阪 将人先生
がん研有明病院
肝・胆・膵内科
川本 泰之先生
北海道大学病院
消化器内科
林 秀幸先生
慶應義塾大学病院
腫瘍センター
深堀 理先生
久留米大学病院
がん集学治療センター
三島 沙織先生
国立がん研究センター東病院
消化管内科