RAS野生型の切除不能進行再発大腸癌の一次治療においてPanitumumab+mFOLFOX6療法とBevacizumab+mFOLFOX6療法を比較した無作為化第III相試験(PARADIGM試験)
Panitumumab plus mFOLFOX6 versus Bevacizumab plus mFOLFOX6 as first-line treatment in patients with RAS wild-type metastatic colorectal cancer: results from the phase 3 PARADIGM trial
Takayuki Yoshino, et al.
監修コメント
ASCOのプレナリーセッションで初めて日本人が発表するという歴史に残る演題発表であった。素晴らしい発表をされた吉野先生、PIの室先生ならびに本試験に参加されたすべての先生に称賛を送りたい。日本のオンコロジーにおいて興奮冷めやらないイベントであったが、ここで少し冷静になり考察してみたい。
本試験の結果において何が"new"だったのか? 欧米と本邦の大腸癌治療ガイドラインでは、RAS野生型・左側原発の大腸癌に対して一次治療では抗EGFR抗体薬を併用した薬物療法が推奨され、すでに標準治療のひとつとされている。しかし、これをサポートするエビデンスは後ろ向き試験、メタ解析によるものであった1)。今回RAS野生型・左側原発の大腸癌症例に対して前向きに抗EGFR抗体薬併用療法と血管新生阻害薬併用療法を比較検証し、本試験から抗EGFR抗体薬併用療法のOSが有意に良好であることが示された。本試験の結果は、RAS野生型・左側原発の大腸癌に対して現在のガイドラインで推奨されている治療戦略を確定させるエビデンスとなった。
一方で、いくつかの疑問もある。ORR、DpRがPanitumumab治療群で良好であったものの、PFSには反映されていなかった。この結果は、これまでに行われたFIRE-3試験、CALGB/SWOG 80405試験の結果と類似している2,3)。一次治療の抗EGFR抗体薬併用療法は、血管新生阻害薬併用療法よりもpost-progression survivalが長いということが改めて示されたことになる。本試験ではPanitumumab治療群におけるORRならびにDpRが非常に良好であった。確かにOSは“統計学的に”Panitumumab治療群が良好であったが、ORRの差がOSの差には反映しきれていないようにも見える。本試験では、conversion surgeryに移行した症例でセンサーとなりPFSのイベントがカウントされない設定となっていたため、この統計学的な設定がPFSの結果に影響している可能性はある。しかし、それだけで説明できるだろうか? mFOLFOX6+Panitumumab治療の治療強度、腫瘍のRAS以外の遺伝子異常の影響、後治療の感受性など、今後さらに治療経過の詳細を確認する必要があるであろう。
本学会のCRC関連演題のひとつのテーマは、RAS野生型大腸癌に対する治療戦略アップデート、であった。治療戦略を比較検証する試験(abstract 3504)、mFOLFOXIRI+Panitumumab療法の有効性を検証する試験(abstract LBA3505)や抗EGFR抗体薬の使い方を検証した試験(abstract 3503)など重要な演題をぜひご確認いただきたい。
(聖マリアンナ医科大学 臨床腫瘍学講座 主任教授 砂川 優)
RAS野生型大腸癌の一次治療における抗EGFR抗体薬vs.抗VEGF抗体薬
切除不能進行再発大腸癌(mCRC)の一次治療に併用する分子標的薬として抗EGFR抗体薬(Cetuximab)と抗VEGF抗体薬(Bevacizumab)を比較した2つの第III相試験(CALGB/SWOG 80405試験、FIRE-3試験)がこれまで実施されたが、RAS野生型症例における事後解析ではどちらの薬剤を併用すべきか結論が出ていなかった3,4)。その後、6つの臨床試験の統合解析が行われ、一次治療における抗EGFR抗体薬の効果はRAS野生型かつ左側原発の症例で高まる可能性が示唆された1)。
本邦で実施されたPanitumumab併用vs. Bevacizumab併用の初の第III相試験
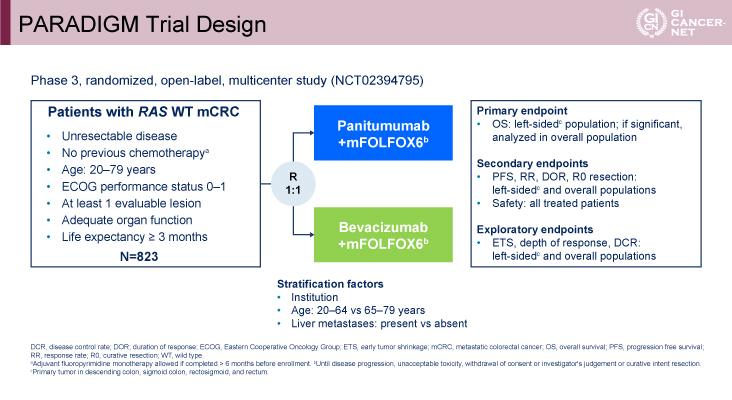
本邦で実施された本試験(PARADIGM試験)は、一次治療で併用するPanitumumab(抗EGFR抗体薬)とBevacizumabを比較した初の第III相試験である。対象は、RAS野生型、20~79歳、PS 0-1、化学療法施行歴のないmCRCの患者であり、823例がPanitumumab+mFOLFOX6療法群とBevacizumab+mFOLFOX6療法群に1:1で無作為に割り付けられた(図1)。層別化因子として、施設、年齢(20~64歳vs. 65~79歳)、肝転移の有無が用いられた。統計解析の計画が2回改訂され、主要評価項目は、左側原発の症例における全生存期間(OS)となり、Panitumumab群の優越性が検証された場合には、全症例においてもPanitumumab群のOSにおける優越性を検証するデザインとなっていた。副次評価項目は、無増悪生存期間(PFS)、奏効割合(RR)、R0切除割合、安全性などであり、探索的評価項目としてdepth of response(DpR)などが解析された。
図1 PARADIGM Trial Design(発表者の許可を得て掲載)
左側症例および全症例での解析においてPanitumumab群のOSが有意に良好
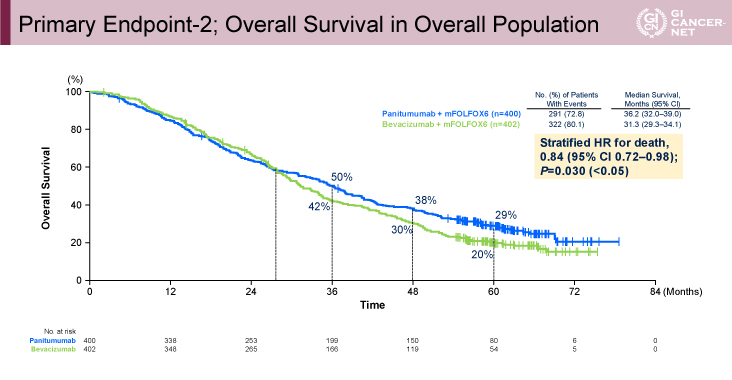
823例のうち、有効性解析集団(Panitumumab群/Bevacizumab群)は左側症例で312/292例、全症例で400/402例であった。両群の患者背景は同等であった。 主要評価項目であるOSは、左側症例においてPanitumumab群で有意に良好であった(OS中央値:37.9ヵ月vs. 34.3ヵ月、ハザード比[95.798%信頼区間]=0.82[0.68-0.99]、p=0.031)(図2)。両群のKaplan-Meier曲線は、無作為割り付け後の約28ヵ月時点まで重なっており、その後Panitumumab群がBevacizumab群を上回るように差が開いていった(36ヵ月OS割合:53% vs. 47%、48ヵ月OS割合:42% vs. 33%、60ヵ月OS割合:32% vs. 21%)。全症例での解析においても、Panitumumab群はBevacizumab群よりも統計学的有意に良好なOSが示された(OS中央値:36.2ヵ月vs. 31.3ヵ月、ハザード比[95%信頼区間]=0.84[0.72-0.98]、p=0.030)(図3)。
図2 Primary Endpoint-1; Overall Survival in Left-sided Population(発表者の許可を得て掲載)
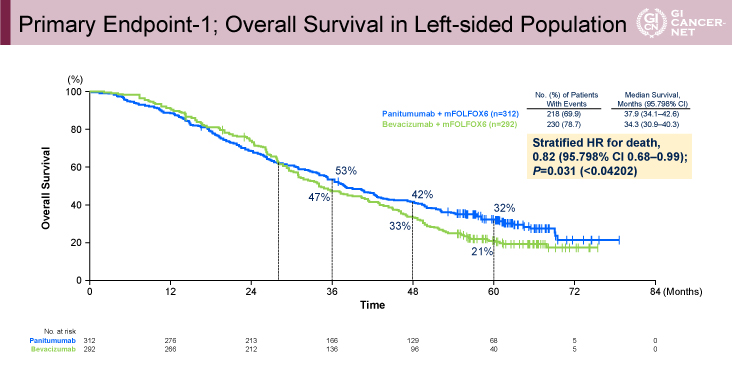
図3 Primary Endpoint-2; Overall Survival in Overall Population(発表者の許可を得て掲載)
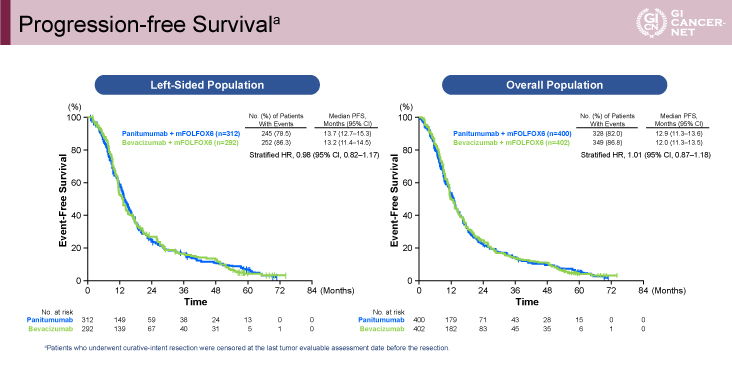
PFSは両群で差を認めず、RR/R0切除割合/DpRはPanitumumab群で良好
PFSは左側症例での解析(中央値[Panitumumab群vs. Bevacizumab群]:13.7ヵ月vs. 13.2ヵ月、ハザード比[95%信頼区間]=0.98[0.82-1.17])においても、全症例での解析(中央値:12.9ヵ月vs. 12.0ヵ月、ハザード比[95%信頼区間]=1.01[0.87-1.18])においても、両群で有意な差は認めなかった(図4)。
図4 Progression-free Survival(発表者の許可を得て掲載)
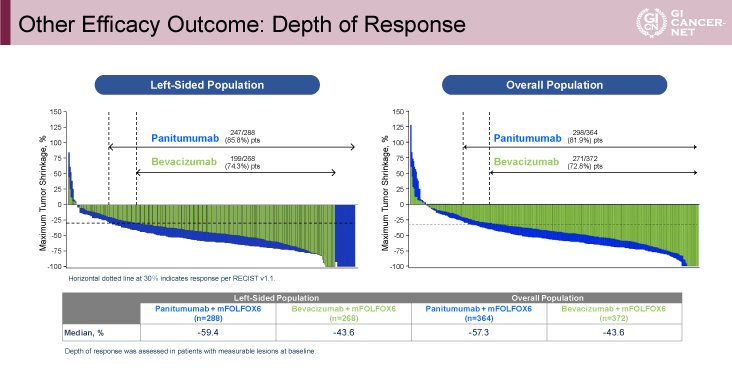
RRは左側症例での解析(80.2% vs. 68.6%)においても、全症例での解析(74.9% vs. 67.3%)においても、Panitumumab群で良好であった(表)。R0切除割合は左側症例での解析(18.3% vs. 11.6%)においても、全症例での解析(16.5% vs. 10.9%)においても、Panitumumab群で良好であった。DpRも同様に、左側症例での解析(中央値:-59.4% vs. -43.6%)においても、全症例での解析(中央値:-57.3% vs. -43.6%)においても、Panitumumab群で良好であった(図5)。
表 Other Efficacy Outcomes(発表者の許可を得て掲載)
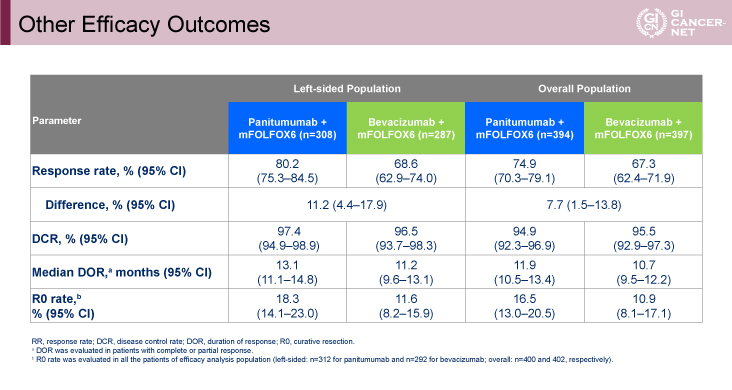
図5 Other Efficacy Outcome: Depth of Response(発表者の許可を得て掲載)
安全性に関しては、既報通りの有害事象が観察され、両群ともにマネジメント可能であった。後治療は両群ともに8割以上の症例で実施されており、左側症例においてVEGF阻害薬はPanitumumab群で53.8%、Bevacizumab群で56.8%、EGFR阻害薬はPanitumumab群で31.1%、Bevacizumab群で54.8%の症例に投与されていた。
なお、右側原発の症例においては、両群のOSに差は認めなかった(中央値[Panitumumab群vs. Bevacizumab群]:20.2ヵ月vs. 23.2ヵ月、ハザード比[95%信頼区間]=1.09[0.79-1.51])。
まとめ
PARADIGM試験の結果から、左側原発かつRAS野生型のmCRCでは、一次治療のmFOLFOX6療法に抗EGFR抗体薬であるPanitumumabを併用することが標準的な治療戦略であると考えられる。
(レポート:聖マリアンナ医科大学 臨床腫瘍学講座 講師 新井 裕之)
References
1) Arnold D, et al.: Ann Oncol. 28(8): 1713-1729, 2017[PubMed]
2) Heinemann V, et al.: Br J Cancer. 124(3): 587-594, 2021[PubMed]
3) Venook AP, et al.: JAMA. 317(23): 2392-2401, 2017[PubMed]
4) Stintzing S, et al.: Lancet Oncol. 17(10): 1426-1434, 2016[PubMed]
関連サイト
・PARADIGM試験[UMIN-CTR]
・FIRE-3試験[ClinicalTrials.gov][学会レポート][論文紹介]
・CALGB/SWOG 80405試験[ClinicalTrials.gov][学会レポート][論文紹介]
砂川 優先生
聖マリアンナ医科大学 臨床腫瘍学講座 主任教授