食道癌
胃癌
局所進行食道腺癌と食道胃接合部腺癌に対する術前化学放射線療法後、術後Durvalumab療法の有効性と安全性
Safety and efficacy of durvalumab following multimodality therapy for locally advanced esophageal and GEJ adenocarcinoma: Big Ten Cancer Research Consortium Study BTCRC-ESO14-012
Hirva Mamdani, et al.
Expert’s view
Durvalumabは、肺癌において、根治的化学放射線療法後の投与において、プラセボとの比較で有意な生存期間の延長効果をPACIFIC試験で示しており、放射線にてばらまかれた抗原により、免疫チェックポイント阻害剤の有効性の上昇が示唆されている。今回は食道腺癌に対して、術前化学放射線療法後、手術後の術後補助化学療法としてのDurvalumabの安全性をみた小数例での検討である。肺を含めた胸部への放射線照射が、免疫チェックポイント阻害剤により肺臓炎のリスクを上昇させる懸念があり、注目されたが、24例中1例のみであり許容範囲と考えられる。有効性も1年無再発生存割合の上昇を認め、有効な可能性が示唆された。小数例のため、有効性についてはさらなる検討が必要である。
食道腺癌、扁平上皮癌に対して、術前化学放射線療法後手術を行い、病理学的完全奏効が得られなかった症例に対して、Nivolumabとプラセボを比較する第III相試験CheckMate 577試験が現在進行中であり、結果が待たれるが、日本の標準治療とは異なる戦略であり、結果の解釈には慎重を要すると考えられる。
(コメント・監修:国立がん研究センター中央病院 消化管内科 医長 加藤 健)
局所進行食道腺癌と食道胃接合部腺癌に対する術後化学療法の有用性は認められていない
局所進行食道腺癌と食道胃接合部腺癌に対する標準治療は化学放射線療法を施行後の外科的切除で1)、1年無再発生存割合は約50%である。病理学的完全奏効が得られず、リンパ節転移を認める症例では75~80%の高率で再発を認める2)。これらの患者に対する術後化学療法の有用性は認められていない。免疫チェックポイント阻害剤(抗PD-1/PD-L1抗体薬)はPD-L1陽性食道腺癌に対して有用であり3)、前臨床試験で放射線と化学療法でPD-1、PD-L1経路が活性化されることが示されたため4)、今回、術前化学放射線療法を施行後に外科的切除を施行した症例に対して抗PD-L1抗体薬であるDurvalumabの有用性が検討された。
術後化学療法としてのDurvalumabの有用性と安全性の検討
本試験はsingle armの第II相試験である。主要評価項目は1年無再発生存割合で、副次評価項目は安全性であり、Durvalumabによって1年無再発生存割合が50%から75%に上昇されることが期待された。試験デザインは化学療法Carboplatin/PaclitaxelあるいはCisplatin/5-FU併用放射線療法後にR0切除を行った症例に対してDurvalumab 1,500mg 4週毎を1年間投与し、評価が行われた。24例が登録され、年齢中央値は60歳(43~70歳)、14例が食道胃接合部腺癌で、10例が食道腺癌であった。また19例[N3が3例(12.5%)、N2が9例(37.5%)、N1が7例(29.2%)]が術前化学放射線療法後の外科的切除時にリンパ節転移を認めていた。追跡期間中央値は14.5ヵ月(1.7~23.9ヵ月)であり、1年無再発生存割合は79.2%、26ヵ月での推定される無再発生存割合は67.9%であった(図1)。
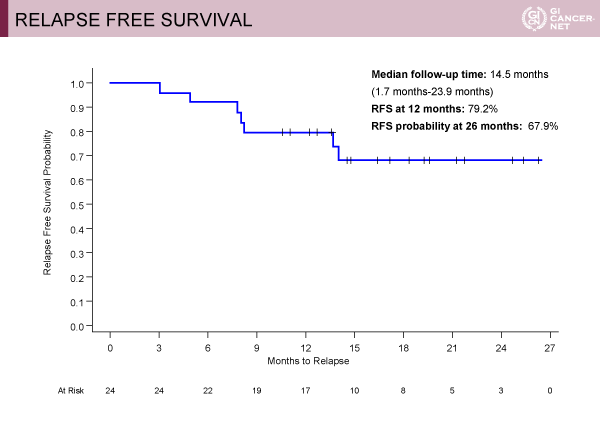
発表者の許可を得て掲載(approved by Hirva Mamdani)
24例中治療完遂したのは12例で、6例が再発、5例が毒性、1例が同意撤回にて中止となった。3例(12.5%)で治療中止につながるGrade 3の治療関連有害事象を認めた(腸炎1例、肝炎1例、肺臓炎1例)が、Grade 4以上は認めなかった。Grade 1と2で多かったのは疲労(33.3%)、吐き気(25.0%)、咳(20.8%)であった(図2)。
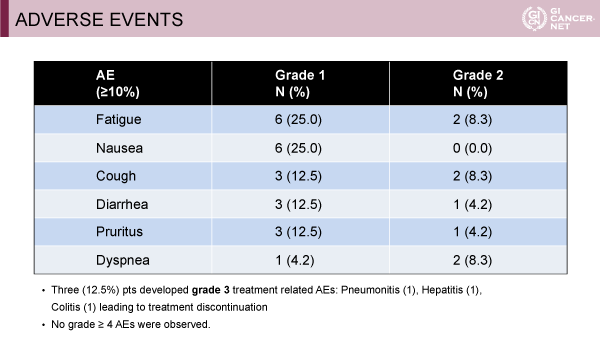
発表者の許可を得て掲載(approved by Hirva Mamdani)
まとめ
病理学的完全奏効が得られなかった症例に対して、術後Durvalumab療法は安全に施行することができ、1年無再発生存割合も79.2%に上昇することができ、有効性が示唆された。本試験は新たに14例追加登録される予定である。
(レポート:国立がん研究センター中央病院 消化管内科 青木 雅彦)







加藤 健先生
国立がん研究センター中央病院 消化管内科 医長